Trombose hemorroidaria foi a dúvida da paciente que reside nos EUA enviou para o meu WhatsApp ilustrado com fotos e com link para site, blogs e canal de vídeos no YouTube.
- Site: www.drpaulobranco.com.br
- BLOG da saúde médica
- blog da saúde integrada
- BLOG da saúde gay
- YouTube:
Canal: proctologista Dr Paulo Branco
HEMORROIDA TROBOSADA TRATADA COM LASER SEM INTERNAÇÃO:
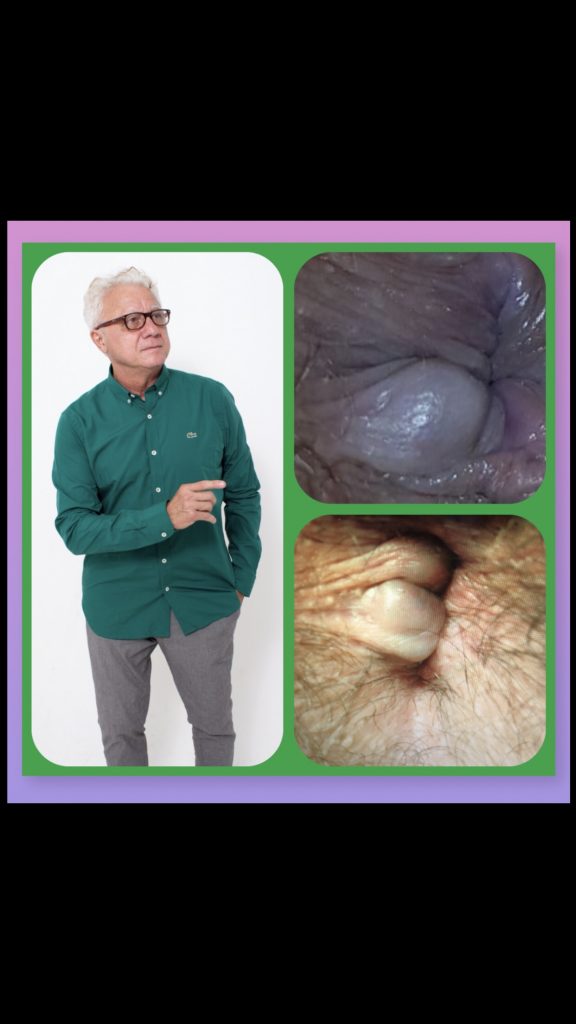
HEMORROIDA TROBOSADA TRATADA COM LASER SEM INTERNAÇÃO:
 |
| LASER NO TRATAMENTO DA HEMORROIDA TROMBOSADA SOB ANESTESIA LOCAL E SEM INTERNAÇÃO: |
 |
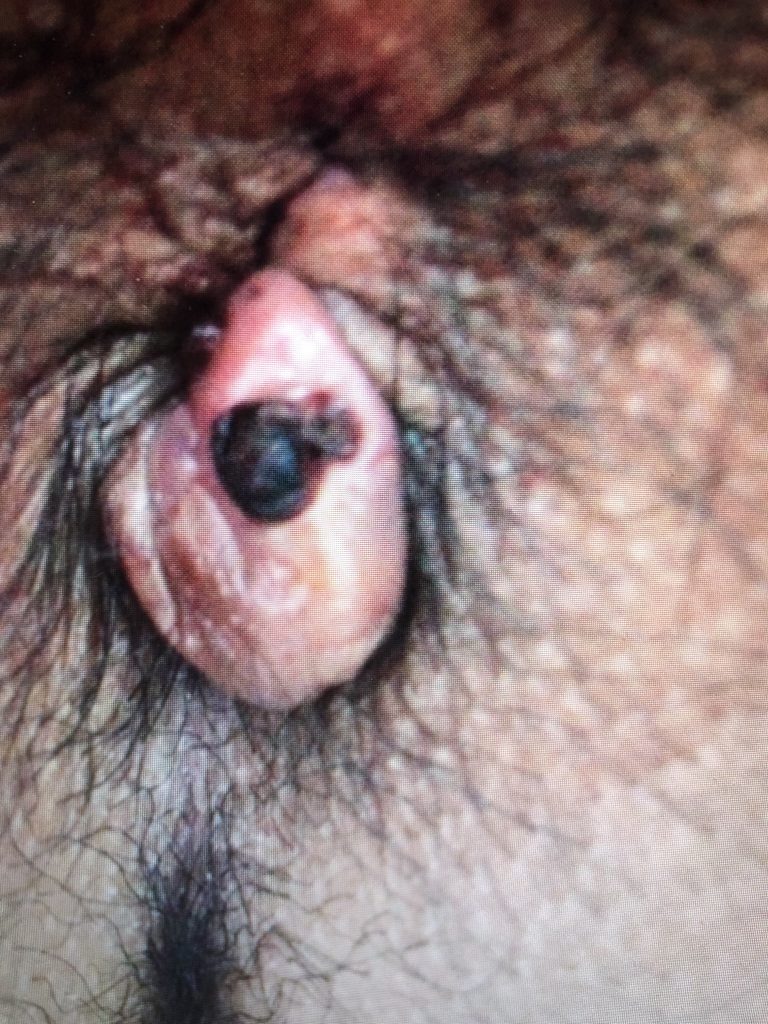
| HEMORROIDA TROMBOSADA NA FASE AGUDA: Dor intensa pelo edema. |
 |
| veja o coagulo ou trombo nesta foto na fase aguda: |
- Causa da trombose hemorroidaria:
A causa da TROMBOSE HEMORROIDARIA ainda não está bem esclarecida mas tem uma relação com fatores comportamentais associados a pressão aumentada do músculo esfíncter anal.
A causa da TROMBOSE HEMORROIDARIA ainda não está bem esclarecida mas tem uma relação com fatores comportamentais associados a pressão aumentada do músculo esfíncter anal.

- Diagnóstico da hemorroida trombose :
O diagnostico da trombose hemorroidaria geralmente eu faço pela historia clinica e visualização da bolinha dura referida pelo paciente na história clinica.
O diagnostico da trombose hemorroidaria geralmente eu faço pela historia clinica e visualização da bolinha dura referida pelo paciente na história clinica.
- Calor + pomadas adequadas + Venotonicos.
- Após os 4 dias o edema geralmente regride determinando a melhora da dor mas o coágulo ou trombo persiste:
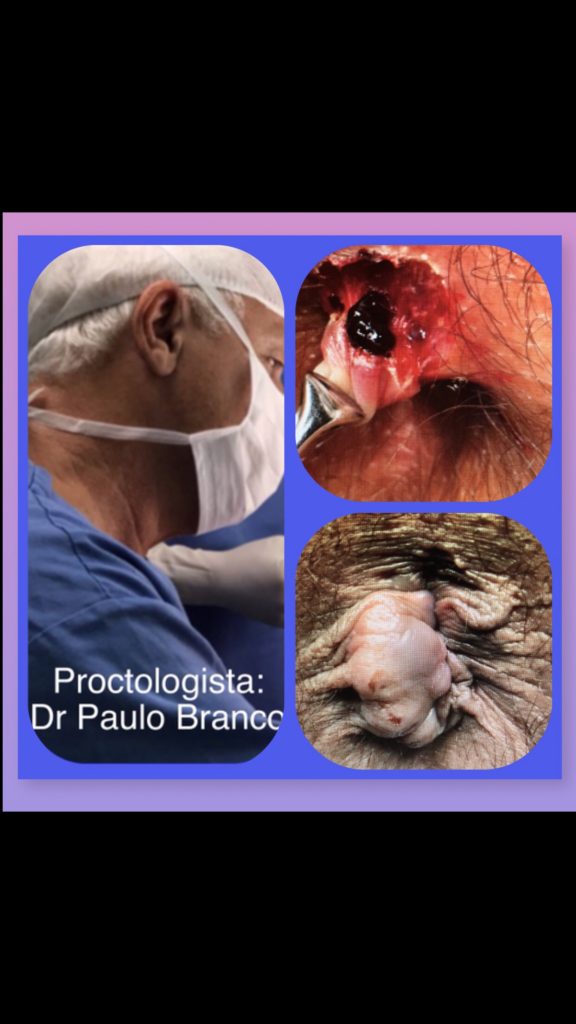
Terá indicação na fase aguda pela intensidade da dor que faço com laser sob anestesia local e sem internação:
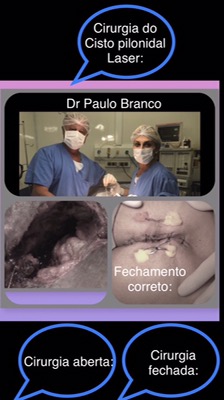
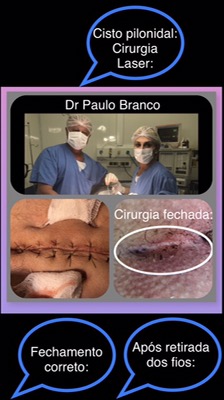
Veja a cirurgia com laser na figura abaixo:
Veja a cirurgia com laser na figura abaixo:
 |
| Trombose hemorroidaria cirurgia com laser: |
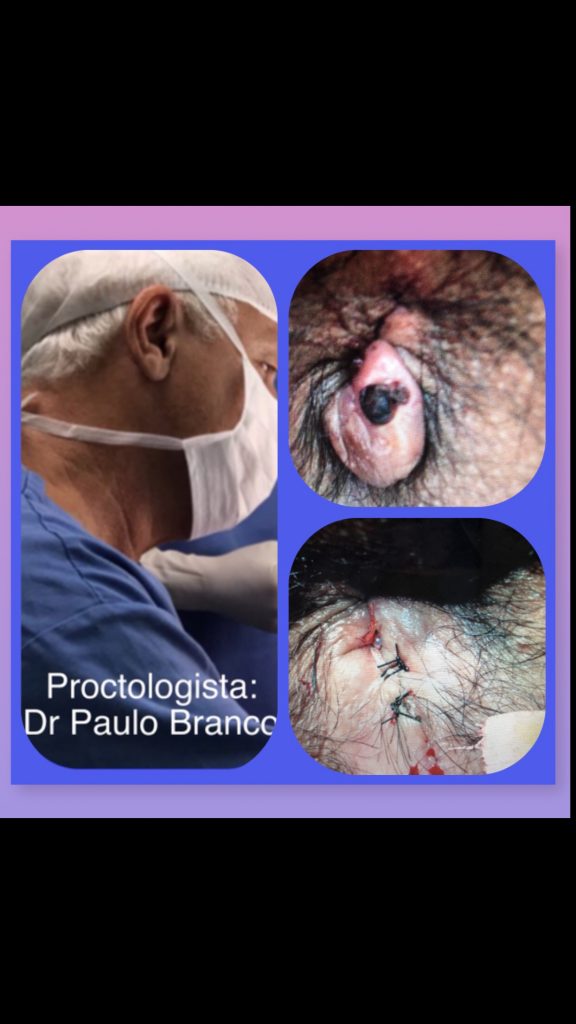
 |
| hemorroida trobosada operada com laser: |
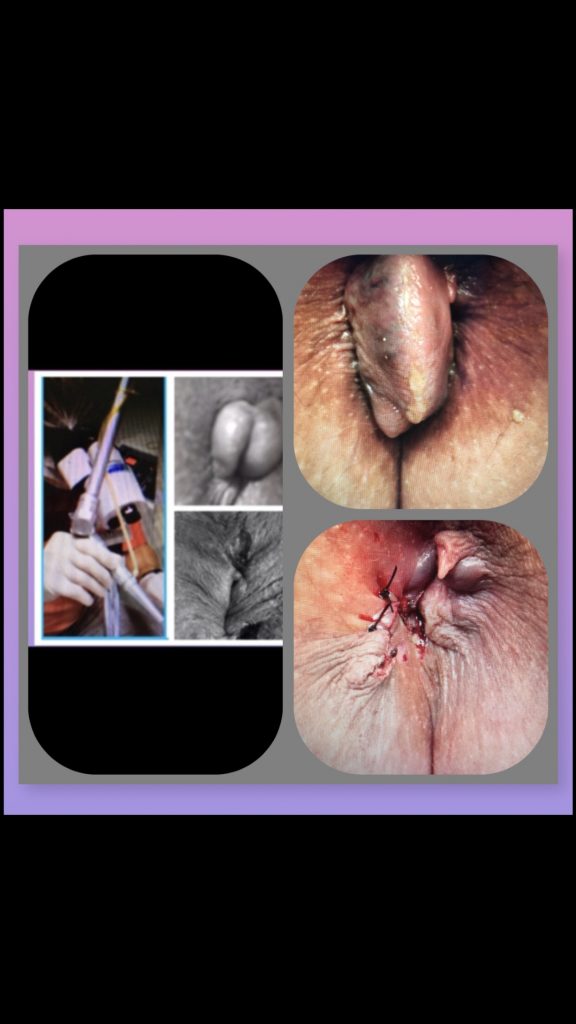
Trombose e a principal causa da formação da peninha perianal após a absorção do coágulo ou trombo:
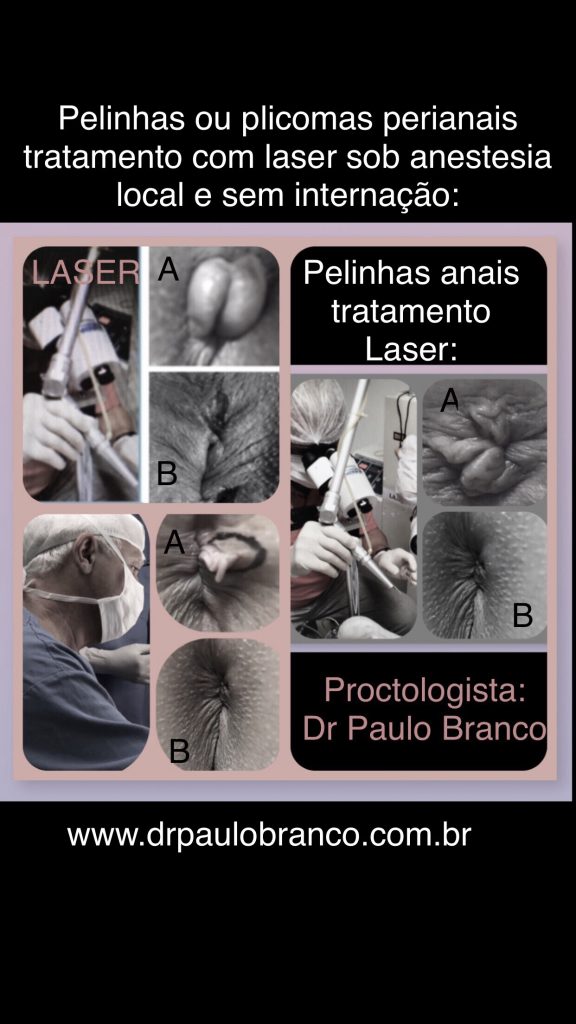 |
| pelhinha ou plicoma perianal formada após a trombose hemorroidaria: |